Par Christelle Curcio, Maxime Terrée et Laura Birot
Lors du Consumer Electronic Show (CES) 2016, les médias se sont fait l’écho de nombreuses nouvelles applications et objets connectés en tout genre autour du domaine de la santé et du “Quantified Self”.
Cette évolution, intrinsèquement liée à l’émergence de nouvelles pratiques sur le web 2.0, transforme les habitudes et les moyens de prévention et de guérison. Elles impliquent également directement les individus qui peuvent parfois penser pouvoir se passer d’un professionnel de la santé. Le “Quantified Self” ou la quantification de soi en français désigne plus ou moins la pratique de quantifier ses propres données, surveiller son corps pour le “mieux-être”, pour obtenir une meilleure performance de sa santé.
Ces nouvelles pratiques posent des questions d’éthique et de nombreuses interrogations sur la révolution à venir pour le secteur de la santé et plus globalement pour la société actuelle.
C’est ainsi que nous avons décidé de travailler sur ce domaine qui encore cherche ses repères. Nous le voyons tout d’abord par le flou qui se pose sur l’utilisation de plusieurs termes, qui semblent désigner les mêmes pratiques.
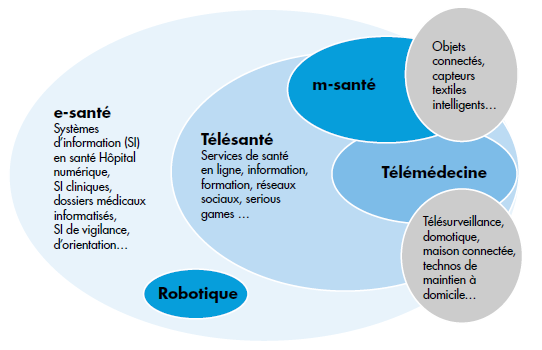
Au-delà du Quantified Self, la santé connectée est le domaine à nommer ! C’est un terme qui reprend toutes les évolutions sociologiques, technologiques et politico-économiques avec la prise de pouvoir des patient, l’explosion des objets connectés et l’amélioration du système de santé avec les données¹.
Nous parlons également d’e-santé ou e-Health en santé. Ce terme est né en 1999 lors de la présentation d’une étude sur la télémédecine. John Mitchell, son auteur, a définit le terme comme “l’usage combiné de l’internet et des technologies de l’information à des fins cliniques, éducationnelles et administratives, à la fois localement et à distance”.Ce terme a été largement repris en France pour désigner tout ce qui attrait à l’évolution du secteur de la santé liée aux nouvelles technologies².
Enfin le Quantified Self renvoie aux pratiques autour de la quantification et la surveillances des données du corps humain : nutrition, activités physiques, sommeil, poids, etc. Elles vont vers l’automatisation des analyses de grandes données distribuées par les individus eux-mêmes³.
C’est ainsi que nous avons décider de réfléchir sur trois parties distinctes : les applications et les usages du Quantified Self, la relation entre médecin et patient qui se modifie profondément et enfin l’évolution des études et recherches médicales à grandes échelles grâce au big data.
I. “Quantified Self”, se mesurer pour s’améliorer
Avant l’arrivée du numérique et des coachs sportifs, ceux qui n’avaient pas les moyens de se payer un coach sportif effectuaient des “check” réguliers : se mesuraient eux-même, se pesaient eux-mêmes mais n’avaient pas forcément les connaissances scientifiques pour bien interpréter ces données (par exemple l’IMC). C’est pour cette raison qu’une demande a été créée : des outils simples permettant de mieux comprendre et déchiffrer les résultats liés à la santé. L’apparition des coachs sportifs dans la société est donc une répercussion de ces besoins.
L’ancêtre du coach sportif virtuel est sans doute Wii Fit, un jeu vidéo sorti sur la Wii en 2007 permettant au joueur d’avoir un coach sportif virtuel l’aidant à se maintenir en forme jour après jour. Il permet en premier lieu de se peser sur une balance connectée à la Wii et de se fixer un objectif (perte de poids, prise de muscle…). Le coach virtuel proposera au joueur divers exercices jour après jour : postures de yoga, exercices musculaires, de gym, d’équilibre ou encore divers mini jeux (hula hoop, ski, step…). C’est grâce à cet ancêtre que l’utilisateur a pu commencer à se mesurer à lui-même, à tester ses capacités, mais surtout à se fixer un objectif (perdre du poids, gagner en musculature) et obtenir des résultats grâce à un coach virtuel. Cependant, la Wii Fit reste un jeu vidéo, très peu d’individus disposaient de la Wii et de la Wii Fit. Cela restait une pratique très marginalisée.
Depuis l’arrivée de l’iPhone en 2007, les applications se sont mises à la disposition d’un plus grand nombre de personnes. Alors qu’à l’époque, la possession d’un smartphone était plus minoritaire, aujourd’hui, la majorité des individus en possède un. La pratique des applications mobiles s’est démocratisée au fur et à mesure des années, quand le prix des smartphones a baissé et est devenu accessible au plus grand nombre. Les applications de santé ont commencé à apparaître, laissant place aujourd’hui à un marché plus que conséquent. En effet, en examinant les différentes applications, on en dénombre énormément, de nombreux types différents, concernant le domaine de la santé et du sport connecté. Voici une liste non exhaustive des applications pour une meilleure connaissance de soi :
Applications sportives
> applications de running
> programmes sportifs, entraînement journalier
> coach sportifs virtuel
Applications de santé
> pour arrêter de fumer
> pour analyser son sommeil
> applications nutritionnelles : que manger, régime
Applications de santé féminine
> suivre l’évolution de sa grossesse
> périodes de règles
> suivre sa contraception
Selon un sondage de l’Opinion Way, 42% des Français considèrent qu’une application sur smartphone qui analyse les progrès des utilisateurs pourrait les aider à mieux gérer leur santé⁴. On assiste aujourd’hui à un développement d’une envie de mieux vivre, de plus se dépasser et surtout de se comparer aux autres.
On voit donc derrière tous ces outils technologiques une bonne intention mais comme toute chose, ils comportent également des risques et des inconvénients.
Tout d’abord, les personnes de nature plus hypochondriaque pourraient prendre peur suite à l’utilisation de ces outils. Par exemple, un individu qui contrôle son rythme cardiaque tous les jours peut s’affoler en le voyant baisser un jour, alors que cela est tout à fait normal. Certaines personnes pourraient devenir maladives au point de constamment vérifier si elles vont bien et s’il n’y a pas de problème. Comme une application peut répondre à ce genre de questions facilement, l’individu peut penser qu’il n’y a plus besoin de se déplacer chez son médecin puisqu’une simple vérification sur l’application peut suffire. Un comportement d’utilisation à excessive peut donc apparaître.

En parallèle, certaines personnes pourraient faire confiance textuellement aux dires de l’application et les prendre comme point d’honneur. Certaines personnes pourraient alors délaisser les professionnels de la santé, du sport et de la nutrition, souvent plus onéreux, au profit de ces applications pas forcément professionnelles mais qui ont le pouvoir d’être plus abordables et de donner une image simili-professionnelle.
Mais ce n’est pas tout. Avec les technologies d’aujourd’hui, créer une application est devenue une chose relativement facile et abordable à faire. On retrouve donc les stores remplis d’applications en tout genres, et on voit de nombreuses applications proposant à peu près les mêmes services : coach nutritionnel, coach sportif, entraîneur virtuel, programme sportif, etc. On peut donc se demander quelle est la valeur ajoutée de chacune d’elles. Pourquoi en choisirait-on une et pas une autre : que propose-t-elle de plus que ses concurrentes ? L’avis des utilisateurs est-il suffisant ?
En découle une autre question : la fiabilité et le sérieux de l’application. Étant donné qu’il est plus facile de créer des applications, on peut se demander si l’app a été réalisée de manière sérieuse et professionnelle : quelle est la légitimité des informations données, sont-elles appuyées sur des preuves scientifiques ?
Il est nécessaire avant d’utiliser une app de savoir si elle a été créée par des professionnels du domaine de la santé, ce qui n’est pas toujours le cas. Les avis des autres utilisateurs laissés suffisent-ils à juger de la bonne qualité d’une application ? On peut donc se demander s’il ne serait pas nécessaire d’appliquer un label “certifié professionnel” à certaines applications pour juger de leur bonne qualité ainsi que de leur fiabilité scientifique et médicale, car aujourd’hui, de trop nombreuses applications sont faite sans contrôle professionnel.
Outre ce soucis de clarté au niveau de la fiabilité des conseils prodigués, on retouve aussi celui de la sécurité quant aux données personnelles des utilisateurs. En acceptant de donner leurs informations personnelles, leurs données de santé et d’être suivi comme cela dans leurs déplacements, les utilisateurs offrent aux gérants de l’application une base de donnée assez complète. Dans certains cas, des précautions peuvent avoir été prises par ces dernières pour pouvoir les revendre à des entreprises tiers.
Bien cachée dans les CGU de l’application, qui ne sont que très rarement lues par les utilisateurs, une clause peut permettre à l’entreprise de disposer de ces informations. Dans ce cas, il faut faire attention aux informations données et faire en sorte de ne pas trop en dévoiler. En marge des questions de sécurités, ces informations peuvent aussi être récupérés par piratage ou utiliser en cas de surveillance de la personne par des services gouvernementaux.
En dehors de ces problèmes primordiaux liés au développement des applications, on observe de nouveaux phénomènes sociétaux.
Le but final n’est plus désormais la simple envie de s’examiner, mais celui de se comparer à un groupe pour y trouver sa place. Ce changement ne vient pas seulement d’un besoin de l’utilisateur mais est directement mis en place par les développeurs des applications qui semblent toutes fonctionner sous le même principe. En premier lieu l’utilisateur se fixe un objectif, puis il s’améliore jusqu’à l’atteindre, et enfin il partage ses résultats sur les réseaux sociaux. Pour améliorer ce sentiment d’appartenance à un réseau et cette compétition entre les membres, les applications ont eu recours à une véritable gamification. L’utilisateur va y gagner des badges selon ses objectifs réussis, passer des niveaux, débloquer certaines fonctionnalités en améliorant son score…
Cette gamification permet à l’utilisateur de confronter ses propres résultats avec ceux de ses amis, et permet d’enclencher une dynamique sociale qui consiste à se satisfaire non plus par rapport à un objectif fixé par soi, mais par une norme prise sur un groupe donné. Le but n’est alors plus de se dépasser soi même mais de dépasser les résultats de son réseau, la barre étant mise plus ou moins haute selon le microcosme choisi et la taille du réseau. L’utilisateur en vient à dépasser son objectif principal d’amélioration et de monitoring de sa santé pour entrer dans une forme de test social basé sur ses résultats.
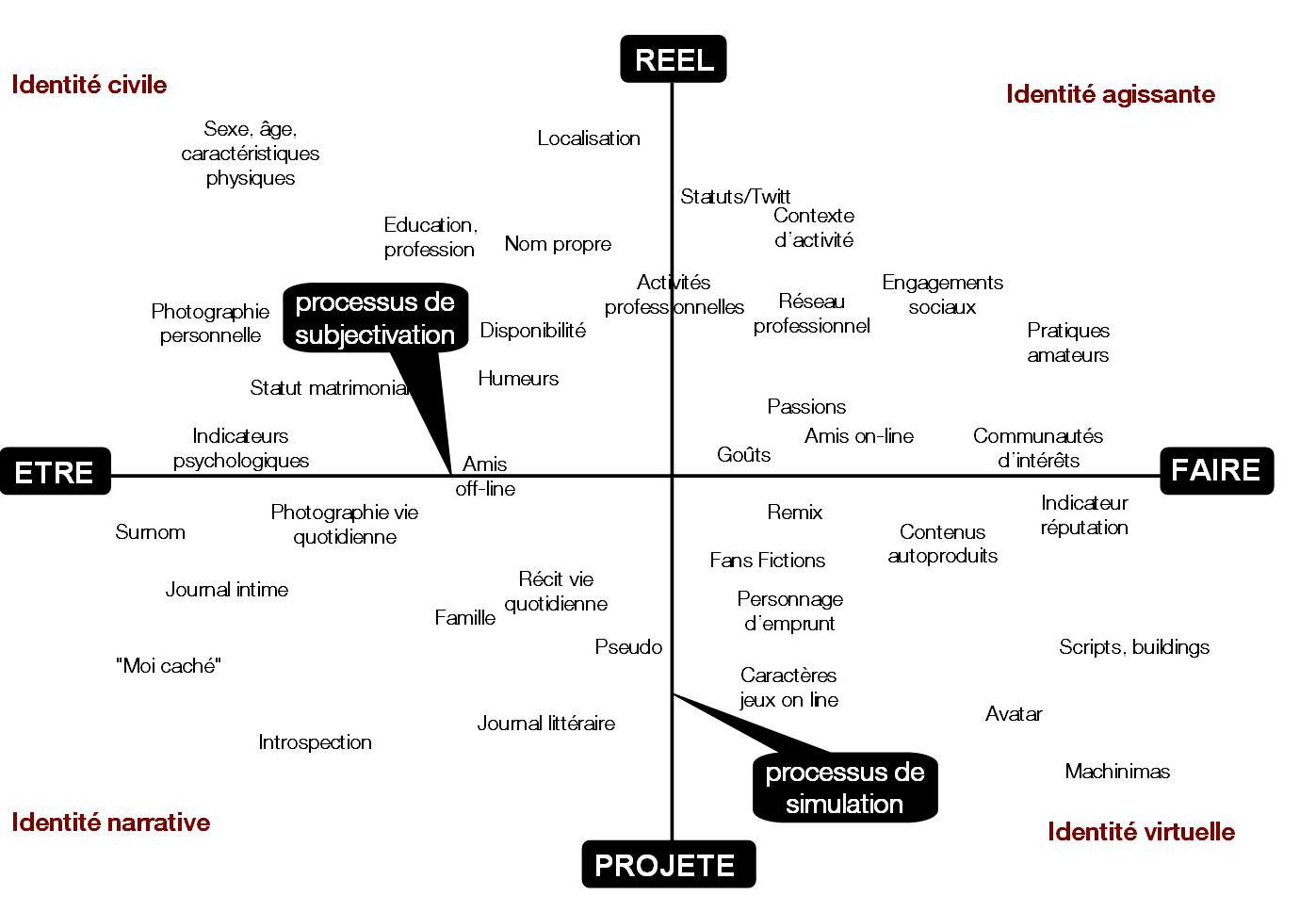
Dans une société qui demande toujours plus à ses membres, et qui les pousse à se mesurer aux autres en permanence, il n’est pas étonnant que ces applications en arrivent à ce type d’utilisation. Le but de l’utilisateur n’est plus d’obtenir des meilleurs résultats pour s’améliorer lui même mais pour montrer qu’il ou elle est meilleur(e) que les autres dans ce domaine précis. C’est cette capacité ou non à dépasser son prochain dans une activité physique qui va déterminer sa construction de soi et qui va l’aider à se constituer une identité au sein de son réseau.
Les applications changent donc le comportement de l’utilisateur pour le faire passer d’une logique d’amélioration de soi à une dynamique sociale compétitive. Ce dernier se constitue alors une nouvelle identité virtuelle qu’il va afficher sur les réseaux sociaux, différente de son identité agissante. Si il change de comportement ainsi, c’est aussi la conséquence du web 2.0 qui l’oblige à faire passer son acceptation sociale par la création de cette identité virtuelle. Amélioration de soi et création de cette identité vont alors de paire et se nourrissent l’une de l’autre.

II. Relation patient-docteur : un changement de paradigme
- Vers une relation d’égal à égal.
Ces nouvelles technologies ont non seulement révolutionné le rapport du patient avec la maladie mais elles ont également métamorphosé la relation entre le patient et les professionnels de santé. Traditionnellement paternaliste, cette relation a changé. Avec le numérique et le développement de l’e-santé, le patient abandonne peu à peu sa position de passivité et devient un acteur actif de sa propre santé. Là aussi, un nouveau terme a été inventé. On parle aujourd’hui de e-patient voire de patient 2.0. On passe alors à une relation collaborative, basée cette fois-ci, sur un modèle intellectuel, celui de la co-construction.
Entre Internet et les données biométriques facilement accessibles, les patients sont de plus en plus à même à obtenir un diagnostique avant même de consulter leur médecin. Le savoir accumulé par le médecin pendant ses études ne lui confère ainsi plus une supériorité. Cette dynamique est par ailleurs soutenue par les quelques cas (mais très méditatisé) où le patient a pu faire un meilleur diagnostique que son médecin.
Cette situation renforce la nécessaire adaptation du corps médical aux nouvelles pratiques inhérentes au quantified self. Ainsi, le médecin doit aujourd’hui prendre en compte l’existence de ces capteurs et servir de prescripteur au cœur de ces pratiques d’auto-mesure en orientant les patients vers des outils et services sûrs, produisant des données fiables.
Les médecins sont eux contraints à faire des relevés biométriques uniquement lors des consultations et même s’ils en gardent un relevé ces chiffres sont temporellement disparates alors que le patient dispose à présent de relevé actualisés toutes les heures ou minutes et peut ainsi suivre une évolution contrairement au médecin qui dispose d’une “photographie” à l’instant t. Par ailleurs, et ce malgré l’utilisation généralisée du carnet de santé électronique, un médecin n’a pas toujours accès aux relevé effectués par les autres sur un patient en particulier d’où la difficulté d’un suivi précis équivalent aux données fournies par les objets connectés.
2. Suivi du patient : en continu et à distance
L’apport des nouvelles technologies dans la relation entre le personnel de santé est indiscutable et à tous les niveaux. Les outils de suivi d’acitvité ne sont qu’une étape supplémentaire dans le developpement d’un suivi généralisé et numérique qui a commencé avec le developpement des bases de données au sein de la CPAM.
Au Malawi, le téléphone portable est utilisé pour rappeler aux patients atteint de VIH de prendre leurs médicaments, en RDC les informations sanitaires sont aussi diffusées par ce biais concernant les femmes enceintes⁵.
Aux États-Unis, un certain nombre d’hôpitaux ont signé des accords avec des fabricants afin de distribuer des objets connectés de suivi des fonctions corporelles à leur patient après une hospitalisation. Ce matériel permet de suivre l’activité cardiaque du patient ainsi que la durée, l’intensité et le type d’effort physique effectué. Un pas en avant pour les patients qui peuvent ainsi sortir plus tôt d’hospitalisation du fait d’un suivi personnalisé et continu de leur paramètres biométriques.
En France, deux initiatives ressortent dont celle d’un oncologue qui a mis au point, avec un physicien de l’université de Rouen, une application capable de détecter les rechutes de cancer du poumon. Le patient renseigne, chaque semaine, dix symptômes dont l’analyse par un algorithme produit une alerte qui permet, si nécessaire, de le convoquer plus tôt que le suivi classique ne le prévoit. Dans la mesure où les résultats d’une première étude ont montré un bénéfice de 25% de survie à un an chez les patients utilisant cette application par rapport au suivi classique.
Si les résultats visibles sont pour le moins encourageant, le Conseil national de l’Ordre des médecins (CNOM) rappel dans son livre blanc sur la santé connecté que les données collectées sont à prendre avec précautions⁶.

III. Des données à grande échelle
L’explosion du terme santé connecté et des usages est intrinsèquement liée à l’émergence de l’internet des objets et à la « quantification de soi » comme nous l’avons vu précédemment. Elle permet d’alimenter une banque de données impressionnantes sur les patients, ce qu’on appelle le big data.
À son tour, celui-ci peut être utilisé pour la recherche médicale. Elle bénéficierait de grandes avancées. La recherche permettrait de devancer les pathologies et d’en prévenir les conséquences. C’est un constat positif qui apparaît aujourd’hui pour l’avenir du domaine médical mais il reste encore quelques réserves à prendre en compte.
« Prédire pour mieux prévenir », c’est la grande révolution médicale en marche depuis maintenant une trentaine d’années avec l’apparition de nouvelles technologies de l’information et de la communication⁷.
Les études de la recherche médicale ont toujours été basées sur l’analyse d’importants volumes de données. Ceci ne fera donc pas l’objet d’un changement. Ce qui peut évoluer et profiter à la recherche médicale est la manière dont on crée ces données et dont on y a accès. Les tests cliniques sont des observations qui permettent d’évaluer l’efficacité et la tolérance d’un médicament en conditions réelles. Avec la profusion d’applications, de dispositifs autour du « Quantified Self », les utilisateurs peuvent devenir des « cobaye » à distance. Il n’y a donc plus besoin d’enfermer une personne pendant trois jours à l’hôpital. L’étude devient moins coûteuse mais aussi plus réaliste car les patients se retrouvent dans leur cadre naturelle à vaquer à leurs occupations habituelles⁸.
De plus, l’utilisation des smartphones dans le secteur de la santé est un choix innovant et positif, d’après François Berger, directeur de recherche travaillant sur l’innovation technologique à l’université de Grenoble. Cet universitaire soutient en particulier le développement de la médecine électronique avec les neuroprothèses et la robotique. Il soutient ainsi que les algorithmes sont la solution pour comprendre la complexité du vivant. Il propose même de créer des laboratoires sur puces avec code-barres pour surveiller les maladies⁹.
La naissance de ces termes d’e-santé ou de santé connectée donne naissance également à de nombreuses start-up qui veulent apporter leur pierre à l’édifice. Parmi elles, l’exemple de Genepred qui propose des diagnostics génétiques pour prédire quels seront les patients qui ont le plus de probabilités d’être atteints d’une pathologie donnée. Aujourd’hui ils sont capables de prédire à 80% les cirrhoses et les cancers du foie, ils sont actuellement en train de travailler pour s’élargir à d’autres maladies¹⁰. Cette manière de prévoir sur des algorithmes est une révolution pour le secteur de la santé et devrait pouvoir résoudre un certain nombre de cas pris trop tardivement dans la médecine actuelle.
Nous pourrions également parler de télésanté avant même de la santé connectée pour ce qui concerne la recherche médicale. En effet, la télésanté « est l’utilisation des outils de production, de transmission, de gestion et de partage d’informations numérisées au bénéfice des pratiques tant médicales que médico-sociales »¹¹. Avec l’utilisation des data prises sur les applications etc des patients (avec leur accord) il sera possible d’accélérer l’avancée dans la santé et surtout accélérer la rapidité de la prévention. En utilisant les données à disposition, « il serait possible d’avoir une bien meilleure compréhension de l’évolution des indicateurs précurseurs de l’apparition de pathologies de tous types. Les traitements épidémiologiques à base de big data permettraient également de détecter les signaux précurseurs dont nous n’avons probablement même pas idée aujourd’hui »¹².
D’après Gilles Barbet, multi-entrepreneur et auteur de L’Ere numérique, un nouvel âge de l’humanité, la profusion des start-up dans ce domaine profile un avenir positif quant aux innovations de rupture qui pourront donner naissance à des traitements plus personnels et en même temps, effectuer des études à grande échelles à partir de données anonymisées¹³. Nous passons donc d’une médecine chimique et post-traumatique à une médecine préventive et personnalisée en mettant les données au cœur du système.
Il faut bien entendu penser à la protection de la vie privée des patients ainsi qu’à travailler sur la reconnaissance des applications et accessoires connectés liés à la santé ou liés au simple bien-être, qui ne sont alors plus dans le champ très délimité de la médecine. Ce sont là les risques liés au tout technologique.
Cependant, la marchandisation des applications et autres objets connectés semblent poser un problème d’éthique. Le secteur de la santé est particulièrement sensible en ce sens qu’il y a des risques de marchandisation des données du corps humain : sommeil, réveil, activités du cœur, etc. Il y aurait en quelque-sorte une « dictature du bien-être et des courbes évolutives » d’après le philosophe Eric Sadin¹⁴. Ce sont des données personnelles et qui relèvent du domaine de l’intouchable d’un point de vue éthique.
Le tracking permet au médecin de suivre ses patients avec une précision sans précédent (hors hospitalisation) et par ailleurs de prendre une place en amont de la maladie. D’où la possibilité de passer du “guérir” au “prévenir”.
Ce suivi apporte avec lui un grand nombre de problématique dont celui de l’information. Les données sont collectées et traitées par des sociétés de droit privées qui ne sont pas soumises au secret médicale. Par ailleurs, nombre sont soumises au droit américains et importent les données outre-Atlantique et la fin du Safe Harbor¹⁵ n’a pas encore changé les choses (en effet, depuis fin 2015, il est théoriquement interdit aux entreprises d’héberger les données de leurs clients européens aux États-Unis).
Il y a donc une problématique de protections des données privées relative à la santé. Pierre Desmarais, avocat spécialiste du droit médical et de l’industrie de la santé, reconnaît une
Desmarais, avocat spécialiste du droit médical et de l’industrie de la santé, reconnaît une défaillance de l’état dans ce domaine. « Le téléconseil médical, (conseils personnalisés par téléphone ou par internet), les services relatifs au carnet de santé en ligne et les sites de coaching ne sont pas régulés. Il n’y a pas d’obligation sur des sites d’informations en santé. » En d’autres termes, la loi ne prévoit aucun cadre légal juridique clairement défini, si personne aient des données à pas moins de 76 entreprises tierces.
Individuellement, elles sont peu dangereuses mais agglomérées elles sont incroyablement précise. Des dérives sont malheureusement possible s’il y avait revente ou partage de ces données. Ainsi un employeur pourrait savoir si un salarié est ou non réellement malade et alité ; mais dans le pire des cas il pourrait avant même le recrutement vérifier l’état de santé général d’un futur employé créant ainsi une discrimination répréhensible.
La problématique de la gestion des données et leurs utilisation reste aujourd’hui le souci majeur des avancées en terme de e-santé.
L’utilisation du big data présente également ses limites. Google avait lancé un système pour détecter les pandémies, le « Google Flu ». Cet outil se basait sur les recherches des internautes. Ainsi, plus le mot-clé d’une maladie était recherché, plus il y aurait de chance qu’il y est une pandémie de la maladie en question. Cependant, ce système a été critiqué de simpliste. Il y a donc une vigilance à prendre en compte quant à l’analyse des données. « La collecte des données est une chose et leur analyse en est une autre »¹⁶. Ainsi, la technologie permettrait avant tout de trier et travailler plus facilement des milliers de données mais il faudra toujours des experts pour les analyser et les travailler au mieux afin de données des résultats satisfaisants.
Nous sommes bien dans une nouvelle ère pour la médecine qui passe à une médecine préventive et qui permettra d’être plus efficace. Il faudra cependant veiller à la protection des données personnelles, garder une limitation très claire entre les produits dérivés du bien-être et les applications et objets connectés utilisés pour la médecine. Il existe d’ors et déjà une disposition de la CNIL¹⁷ pour faciliter l’identification des « organismes qui garantissent un haut niveau de protection » des données personnelles¹⁸. Enfin, il faudra réapprendre et réorganiser le système des recherches médicales afin de s’adapter au mieux à l’analyse du big data.
Conclusion
Avec une offre de plus en plus diversifiée, le quantified self s’impose doucement dans nos usages. Entre applications de suivi d’effort, coach virtuels et wearable, il y a pléthore de choix. Plus que de simple indications, ces applications développent un réel aspect ludique de la pratique sportive en ajoutant une touche de réseau social sur lequel on publie ses résultats et l’on se compare aux autres. Il n’en est pas moins dangereux du fait de l’absence de protection des données ainsi qu’un manque de contrôle sur le contenu.
Le quantified self apportent de nombreuses opportunités pour la santé publique. Bien loin de remplacer le corps médical, il apporte surtout une “connaissance profane” qui permet aux patients de devenir plus exigeant faces à leurs soignants. Si ces applications et capteurs ne sont pas aujourd’hui de réels outils de santé, ils représentent bien une avancée dans le développement du bien être.
L’afflux de capteurs de toutes sortes, accessibles au grands public, et les capacités de traitement de big data dont on dispose aujourd’hui présente un atout majeur pour la recherche médicale ainsi que les soins. Plusieurs centres de recherche ont ainsi lancé des tests comprenant à chaque fois plusieurs centaines de patients dont ils enregistrent les données biométriques en continu.
Avec le développement du big data, certains espèrent pouvoir effectuer de la médecine prédictive grâce aux objets connectés. Nous passons à une nouvelle ère de la médecine qui impactera directement la société dans sa gloablité.
Si les changements impliquées par le développement du Quantified Self poussent aujourd’hui à mener une réelle réflexion sur les évolutions que ces nouveaux usages impliquent, une étude menée auprès d’étudiants montre bien que cette tendance est loin d’être entièrement partagée.
En effet, plus de la majorité parmi les 20 personnes interrogées considèrent que les applications de quantified self n’ont rien modifié dans leur mode de vie. En revanche, nous voyons un réel intérêt pour ces nouveaux outils (ou nouveaux jeux ?) car la majorité a déjà téléchargé une application de ce type. On voit toutefois une évolution autour de ces pratiques.
Notes de bas de page
1. “Santé connectée : de la e-santé à la santé connectée” Livre Blanc du Conseil national de l’Ordre des médecins, p.13 https://www.conseil-national.medecin.fr/sites/default/files/medecins-sante-connectee.pdf
2. “Santé connectée : de la e-santé à la santé connectée” Livre Blanc du Conseil national de l’Ordre des médecins, p.9 https://www.conseil-national.medecin.fr/sites/default/files/medecins-sante-connectee.pdf
3. « Quantified self, m-santé : le corps est-il un nouvel objet connecté ?”, CNIL http://www.cnil.fr/linstitution/actualite/article/article/quantified-self-m-sante-le-corps-est-il-un-nouvel-objet-connecte/
4. Sondage Opinion Way : Les français et la gestion de leur santé, 9 décembre 2013 http://www.opinion-way.com/pdf/sondage_opinionway_pour_withings_-_les_francais_et_la_gestion_de_leur_sante_-_9_decembre_2013.pdf
5. World Development Report 2016: Digital Dividends
6. SANTÉ CONNECTÉE JANVIER 2015 – DE LA E-SANTÉ À LA SANTÉ CONNECTÉE. Le Livre Blanc du Conseil national de l’Ordre des médecins
7. “Santé connectée, entre révolution technologique et dictature du bien-être”, Libération http://www.liberation.fr/evenements-libe/2015/11/28/sante-connectee-entre-revolution-technologique-et-dictature-du-bien-etre_1416898
9. “Santé connectée, entre révolution technologique et dictature du bien-être”, Libération http://www.liberation.fr/evenements-libe/2015/11/28/sante-connectee-entre-revolution-technologique-et-dictature-du-bien-etre_1416898
11. “Santé connectée : de la e-santé à la santé connectée” Livre Blanc du Conseil national de l’Ordre des médecins, p.11 https://www.conseil-national.medecin.fr/sites/default/files/medecins-sante-connectee.pdf
12. D’après Gilles Babinet, multi-entrepreneur et auteur de « L’Ere numérique, un nouvel âge de l’humanité » dans le rapport de la CNOM, p.21
13. “Santé connectée : de la e-santé à la santé connectée” Livre Blanc du Conseil national de l’Ordre des médecins, p.21 https://www.conseil-national.medecin.fr/sites/default/files/medecins-sante-connectee.pdf
14. “Santé connectée, entre révolution technologique et dictature du bien-être”, Libération http://www.liberation.fr/evenements-libe/2015/11/28/sante-connectee-entre-revolution-technologique-et-dictature-du-bien-etre_1416898
15. Arrêt de la cour de Justice de l’Union européenne du 6 octobre 2015
17. Commission nationale informatique et liberté
18. “Santé connectée : de la e-santé à la santé connectée” Livre Blanc du Conseil national de l’Ordre des médecins, p.26 https://www.conseil-national.medecin.fr/sites/default/files/medecins-sante-connectee.pdf
Documents importants
“Santé connectée : de la e-santé à la santé connectée” Livre Blanc du Conseil national de l’Ordre des médecins https://www.conseil-national.medecin.fr/sites/default/files/medecins-sante-connectee.pdf
“Quantified self, m-santé : le corps est-il un nouvel objet connecté ?”, CNIL http://www.cnil.fr/linstitution/actualite/article/article/quantified-self-m-sante-le-corps-est-il-un-nouvel-objet-connecte/
Pour aller plus loin
Une exposition est actuellement en cours à Londres, au musée Somerset House : “Big Bang Data”. L’exposition donne à réfléchir sur les enjeux du big data et ce que cela implique sur notre société, elle met également en avant de nombreux artistes qui utilisent et détournent ces données pour réaliser des oeuvres à part entière. Cette exposition sera disponible jusqu’au 20 mars 2016 et nous espérons que cette exposition trouvera également sa place un jour à Paris.
Le site web de l’exposition : http://bigbangdata.somersethouse.org.uk/
Une vidéo de présentation : https://www.youtube.com/watch?v=i-_g4Awyubs
Parmi les projets présentés lors de cette exposition, “Dear Data” a retenu notre attention car ces oeuvres font réfléchir sur la conception que nous avons de nos propres données et de leur quantification.
DEAR DATA
By Giorgia Lupi and Stefanie Posavec
Pendant un an, ces deux artistes ont décidé de collecter toutes les données possibles, en fonction d’une thématique par semaine, sur leur vie. L’une anglaise, l’autre américaine, elles s’envoient l’une et l’autre 52 cartes postales durant cette année. Sur ces supports, elles réalisent des graphiques, plutôt esthétiques à partir de la quantification de leurs actions, sentiments, relations qu’elles ont eues durant la semaine. Ces thématiques sont très diverses et variées, souvent poétiques : “A week of positive feelings”, “A week of smiling at strangers”.
Ce projet leur a permis de comprendre que collecter des données et les visualiser sous forme de graphiques les a poussé à se dépasser elles mêmes, être dans la performance. Cela a littéralement changé leur comportement quotidien.
Elles voulaient également démontrer que les données ne sont pas effrayantes, ni forcément “big”. Elles ont donné ici une dimension poétique aux données et au “big data”.
Vous pouvez retrouver toutes les cartes postales sur leur site : http://www.dear-data.com/
“A week of our phones”
Week 50. Giorgia then Stefanie




Sources images :
illustrations : “Quantified self, m-santé : le corps est-il un nouvel objet connecté ?”, CNIL http://www.cnil.fr/linstitution/actualite/article/article/quantified-self-m-sante-le-corps-est-il-un-nouvel-objet-connecte/
image de couverture : http://www.biftech.fr/quantified-self-jusquou-irez/

